

バイオ医薬品の登場で寛解率が飛躍的に高まり、ここ数年でバイオシミラーが続々と発売されている関節リウマチ。患者数は60万~100万人に上り、バイオシミラーへの切り替えが進むと医療費削減へのインパクトが非常に大きいと言われています。一方で先行バイオ医薬品からバイオシミラーへの切り替えには、医療関係者の理解と協力が、より重要な要因となっています。
今回は、東京女子医科大学病院膠原病リウマチ痛風センター所長で、東京女子医科大学膠原病リウマチ内科学講座教授・講座主任の山中寿先生に、実臨床の現場に立たれる医師の立場からみたバイオシミラーの使用状況、患者さんの反応、バイオシミラーへの切り替えに対する課題・問題点、さらに普及に向けた提言をいただきます。(対談日:2019年3月15日)
※所属・役職は対談当時のものです。
バイオ医薬品の問題点とバイオシミラーの阻害要因
バイオシミラー普及への壁の一つが「高額療養費制度」
黒川
いま先生のお話を伺い、大変難しい病気であるリウマチに対し、先生方が工夫をされ、エビデンスレベルの高い治療法の確立と、それを実現するシステムを患者さんと一緒につくられてこられたことが良く分かりました。8%であった寛解率が今や57%ということで、これこそ本当に世の中が変わったのではないかと思います。
そういう中で、私ども日本バイオシミラー協議会は、有用な医薬品のアクセシビリティ(利用しやすさ)とかアフォーダビリティ(入手しやすさ)をさらに上げ、基礎科学から第一線の臨床、サイエンスの結晶である製品を今後も社会に提案して、もっと広く享受していただきたいと考え活動しております。そういう意味で、今日はぜひ先生に、バイオシミラーの意義、役割について教えていただきたいと思います。
山中
わかりました。それでやっとバイオシミラーの話になるわけです(笑)。今申し上げたような形で治療は進歩してきたのですが、何事にも光と影はあるわけで、影の部分の話をすると、関節リウマチの治療においてバイオ医薬品には、2つの大きな問題があります。
一つは、感染症が増えること。これは先ほどのPMSの話で出てきた結核がありますが、一般的な肺炎をはじめとする感染症はなかなか減りません。しかし、これは純粋に医学的な問題です。
もう一つは医療費の問題で、どんどん高騰している。現在、国民医療費が42兆円で、平成元年のちょうど倍。平成の30年間で医療費が倍になったわけです。あまり知られていないことですが、筋骨格系の疾患にかなりの医療費が使われています。疾患分類別でいくと、一番使われているのが循環器系、2番目が悪性新生物(腫瘍)、3番目が筋骨格系です。
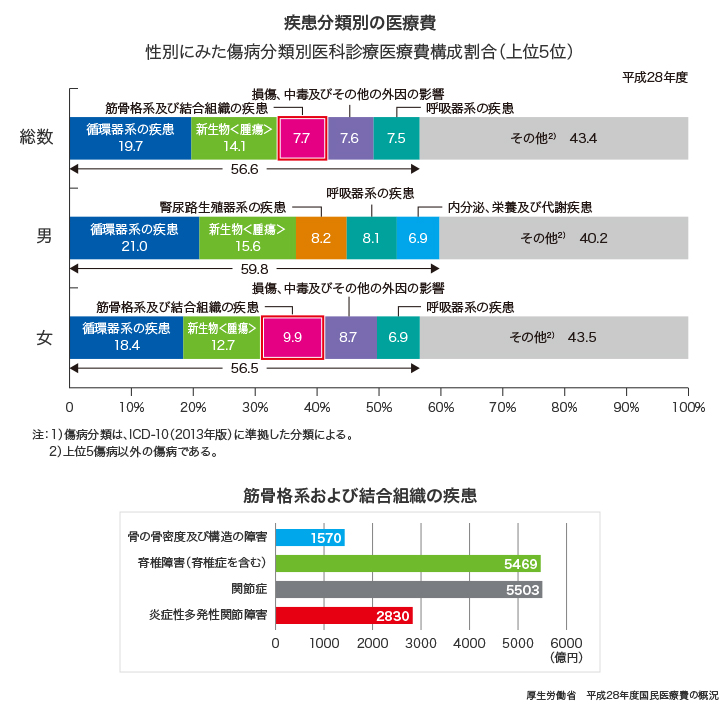
もちろん、関節リウマチだけではなく、骨粗鬆症とか脊椎の病気なども入っていますが、それらを含めると、年齢構成が急速に高齢化していく中で、ますます増える可能性がある。バイオ医薬品の全世界のシェアを見ても、全薬剤の中で関節リウマチのバイオ医薬品が上位を占めています。もちろん、関節リウマチは大変な病気ですが、関節リウマチ治療にそれだけの医療費をかけていいのかということは、もう少し議論されてもいいのではないかと思います。
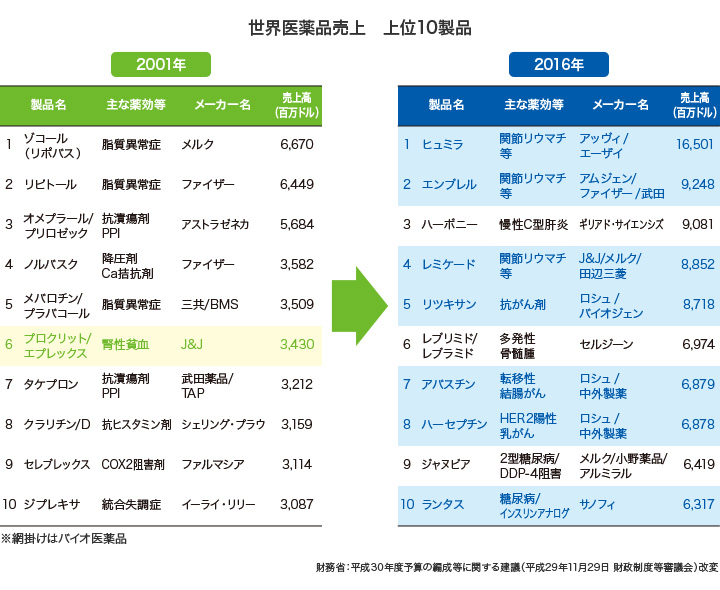
黒川 そういったバイオ医薬品の価格が、個人にとっても国家にとってもなかなか大変な負担です。リウマチは特に患者さんの数が非常に多いこともあり、アクセシビリティやアフォーダビリティ、医療制度の持続可能性について、先生のご意見をぜひ伺いたいと考えております。
山中
バイオ医薬品の価格はもちろん大きな問題なのですが、それがあまり大きなものになって表れてこない原因の一つは、高額療養費制度です。これは医療費が高額になった場合、自己負担額が一定となる制度で、もちろんそれは、ある意味でバイオ医薬品の使用促進にもなっていますが、逆に、バイオシミラーの参入を阻害する強い要因になっていると思います。
私は、インフリキシマブのバイオシミラーが出たとき、いの一番に導入しました。われわれのセンターで導入して、患者さんにこういう話をしました。「こういったものが出てきました。今まで使っていたのと同じ薬剤です。自己負担もあまり変わりません。でも、薬剤費が安いので、国庫負担は減ります。国の保険財政に対してはプラスになります」と。「私としては切り替えてほしい」という話もしました。それで切り替えた人が半分、切り替えないと言った人が半分。切り替えない患者さんのうち、ある方は「私はちゃんと税金を納めています」とおっしゃった。
黒川 患者さんの率直なお気持ちなのですね。
山中
だから、今までこの薬剤で調子がよかったので、自己負担が変わらないのであれば同じ薬剤を使い続けたいという人が半分ぐらいいるということです。エビデンスがあり、ドクターがバイオシミラーを使うという気持ちがあれば、半分は替わるということ。あとは、患者さんにインセンティブがあれば、もう半分も替わる可能性があるのではないでしょうか。このことはこの後、もう少し詳しく述べたいと思います。
その前に、実は私は、ジェネリック導入のときはあまり賛同していませんでした。というのは、ジェネリック医薬品の開発は設備投資が少なくてすむため、企業の参入障壁が低く、さまざまなメーカーが参入することになります。そのことから、すべてのジェネリック医薬品が本当に信頼できるのかという疑問がありました。
一方でバイオシミラーは開発コストが大きいため、企業の参入障壁が高く、会社も相当な覚悟で取り組む必要があることから、その辺りの信頼性への疑問は生じませんでした。
エビデンスの不足とインセンティブの問題も大きな障壁
山中
ところが、バイオシミラーの使用量はまだそれほど増えていない。その要因は、大きく分けて3つあると私自身は思っています。
1つは、先ほど言いましたように、バイオ医薬品の利用が今までエビデンスに基づいて進んできた背景があるので、いろいろな臨床医が、エビデンスのあることに関しては取りつきが早いけれども、それが不足しているところにおいては腰が引けてしまう面があることです。もちろん、バイオシミラーは臨床試験でエビデンスが出ているわけですが、市販後のエビデンスに関してはまだまだ十分出ていない。先行バイオ医薬品のような全例のPMSはなかったわけなので、その辺りに対する違和感も、ドクターの間にはまだ少しあると思います。
2つ目が、インセンティブの問題です。まず、高額療養費制度があるので、インフリキシマブ製剤のように2ヵ月に1回投与する薬剤では、バイオシミラーに切り替えても、患者さんにメリットが発生しない。そして、当然ドクター側にも何のインセンティブもない。病院側にも何のインセンティブもない。ですから、「替えてどうなるの?」になってしまいます。もちろん、医療費を国庫負担の面から見ると、非常に大きなメリットがありますが、患者さんもドクターも病院も薬剤師も誰も自分の問題として把握することができない。そういう状況が生まれていて現状になっているということだと思います。
黒川 そのことについては、他の疾患領域でもそういった声が多く、私どもとしても、重点取り組み事項としているところです。そのことに関連するかと思いますが、最近のエタネルセプトのバイオシミラー登場については、いかがでしょうか。
山中
これはバイオシミラーに切り替わる可能性が大いにあります。というのは、エタネルセプトのバイオシミラーは、高額療養費制度に該当しません。患者さんの負担も4割程度下がります。すると、ものすごい数が使われ始めました。そして、あっという間に製品が供給不足に陥ってしまったのです。このことで分かるように、実際の医療を行っている医療者、または患者さんに何らかのインセンティブが生じれば、バイオシミラーはすぐに使われる状況になる。それだけの下地はできているのではないでしょうか。
さらに言うと、医療従事者と病院側にはまだインセンティブはあまり生じていなくても、患者さんの医療費が安くなることをドクターたちがすごく大事に思っていることの表れではないかと思います。患者さんにインセンティブがないのであれば、「今まで使っていて問題がなかった薬剤の方がいいよね」と考える。インフリキシマブのときはそうでした。エタネルセプトになって、医療費の部分で患者さんのメリットが生まれることが分かると、バイオシミラーの使用が進むわけです。
黒川 医師の方々の患者さんに対する思いには、私も胸が熱くなります。患者さんにメリットが生まれることが、医師の大きな原動力になるのですね。
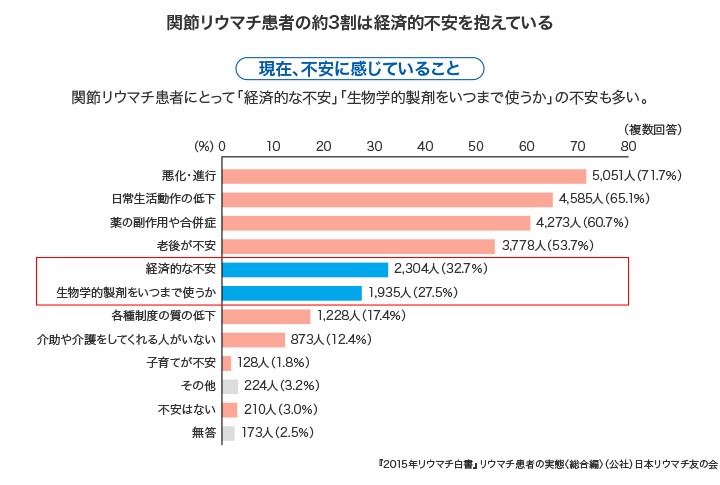
山中 これまでは自己負担額が大きかったので、使いたくても使えない患者さんが相当数いました。われわれも、処方がしたくて、「ぜひ使いましょうよ」と言っても、「いや、駄目です」と言う患者さんが多かったのが事実です。関節リウマチの患者さんは8割が女性で、関節リウマチがあるために働けない方もたくさんいらっしゃいます。ご主人の働きに家計を全部委ねている患者さんが大多数で、すごく肩身の狭い思いをされている。「自分の医療費で夫に迷惑をかけたくない」との思いが強いのです。「リウマチ友の会」の調査を見ても、家計を、特に衣服や娯楽費を切り詰めているのですね。女性としてお金を使いたい部分をすごく節約していて、その代わり、子どもの教育費や食費は切り詰めていない。これには本当に涙が出ます。ですから、日々そういう患者さんと接している身としては、そういう状況を改善したいと切に思います。
厚労省は「高額療養費制度」の見直しを
黒川 自分のことよりも家族のことを大切に考える患者さんの思いには、私も感動して涙が出そうです。ところで3番目のポイントをお聞きしていませんでしたので、お願いいたします。
山中
3つ目は、やはり体制、システムです。これは医療全体の体制の問題だろうと思います。一番手っ取り早いのは、先ほども少し触れた高額療養費の制度です。高額療養費制度を利用することにより、先行バイオ医薬品を使った方がバイオシミラーを使うより医療費が安くなる、という逆転現象が起こっています。実際、それが起きているのは8%ぐらいという話もありますが、バイオシミラーを使うから逆に自己負担が増えてしまうことも起こりうるわけです。実際は8%であっても、そういう可能性があることを聞いて、「何でバイオシミラーを使わなければいけないのだ」と思っている方々が非常に多いと思うので、厚労省にも、そういった体制・制度の見直しをお願いしたいと思っています。
ジェネリック医薬品に関しても、例えば薬局や病院側にインセンティブを付けることにより爆発的に増えたという経緯があるので、バイオシミラーを使うことにより、何らかのインセンティブが生じるのだということを、明らかな体制・制度として加算等を認めていただくことが、すごく大事なのではないでしょうか。日本バイオシミラー協議会でも、ぜひ取り組んでいただきたいと思います。
黒川
はい。山中先生のお話は一つ一つ、大変エビデンスレベルの高い、根拠に基づいた説得力のある展開で、本当にスーッと腑に落ち、誠にその通りだと、思わず心の中で喝采いたしました。
私は医薬品開発の国際学会をしばらく担当したことがあり、海外の患者さんの意見を伺う機会が多くありましたが、皆さん異口同音に、経済的な困難さをおっしゃいます。保険制度があまり発達していないところですと、例えば乳がんになり、バイオ医薬品を使いたいけれども、お子さんが高校から大学へ行く時期で、自分の治療のために進学をあきらめてくれとは言えない、と大変深刻な状況を吐露されたことが、いまも脳裏から離れません。
そういう点では、日本は恵まれていると思いますが、一方で、全体から見ると、日本の国家予算の3割が社会保障費で、社会保障費の3分の1が医療費です。42兆円の医療費が減っていく要因がない中で、この優れた皆保険制度をどうやって維持していくのか。どうやってエビデンスに支えられたバイオ医薬品による関節リウマチの治療をあまねく享受してもらうのか。ここがやはり重要です。
言い換えると、バイオシミラーのような革命的、と言ったら言い過ぎかもしれませんが、医療費削減に大きなインパクトをもたらす医薬品を、社会がどうやって受け止め、どういう仕組みをもって活用していくのか。その結果として、患者さんのQOL(生活の質)が向上し、日本に生まれてよかったとか、世界レベルで考えれば世界全体がそうなる。そういうことを目指したいと考えています。
あらためてインセンティブの話になるわけですが、インセンティブが少しでもあると、医療者は患者さんのためを思い、躊躇なくそちらを選ぶという話でしたので、これはぜひ日本バイオシミラー協議会としても、優先順位のトップに掲げ、関係者のご理解とお力添えをいただくように働きかけていきたいと思います。
山中 ぜひともお願いしたいですね。
●山中 寿(やまなか ひさし)
1980年三重大学医学部卒業、同大学第三内科入局。1983年より東京女子医科大学附属膠原病リウマチ痛風センターに勤務。2003年同センター教授、2008年同センター所長に就任。その間の1985~1988年米国スクリプス・クリニック研究所研究員。2019年5月に山王メディカルセンターリウマチ・痛風・膠原病センター長、国際医療福祉大学臨床医学研究センター教授および東京女子医科大学客員教授に就任。2000年「日本痛風・核酸代謝学会賞」、2012年には2000年から取り組んでいる関節リウマチ患者を対象とした前向き大規模コホート調査「IORRA」の実績により、2012年度「日本リウマチ学会賞」を受賞。
●黒川 達夫(くろかわ たつお)
1973年千葉大学薬学部卒業後、厚生省(当時)入省。薬務局 監視指導課等を経て、WHO職員。その後、科学技術庁、厚生省大臣官房国際課、医薬品審査、安全対策課長、大臣官房審議官等を歴任。2008年より千葉大学大学院薬学研究院特任教授、2011年から2016年慶應義塾大学薬学部大学院薬学研究科教授。2016年より日本バイオシミラー協議会理事長。薬学博士。



